乳がんに関する様々な質問についてQ&A形式でご覧いただけます。
 (もしくは質問)をクリックすると、その質問に対する回答が表示されます。
(もしくは質問)をクリックすると、その質問に対する回答が表示されます。
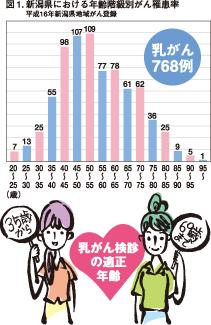 新潟県の女性を5歳別に分けて乳がん発生数の棒グラフにしてみました。(図1)
新潟県の女性を5歳別に分けて乳がん発生数の棒グラフにしてみました。(図1)1本の棒は、おおよそ人口75,000人分の数です。このように乳がんは20歳を過ぎたら一生いつでもできる可能性はありますが、費用対効果あるいは乳がん検診の適正年齢という面からみると、35歳から69歳の年齢が理想です。ただ、希望者があれば30歳から79歳まで広げてもかまわないと思います。
乳がんは、胃がんや肺がんと比較して若くして発症するため、乳がんは若年者に多く発生すると報道されています。それを誤解して20歳前半の若いお嬢さんが心配して検診にこられます。これは心の問題、被曝の面、費用の点からみてもまったくナンセンスで意味のない検診といえます。
検診により死亡率を減少させることができるという証拠がある検査は、マンモグラフィだけです。海外の先進国はがん年齢に達した人の60%から80%はマンモグラフィ検診を受けています。
日本は欧米と比較して乳房が薄いため、視触診で良いだろうと考えたのが、そもそも国策の誤りでした。その結果、日本のマンモグラフィ受診率は約15%と低くとどまっています。
しかし、マンモグラフィ元年である2006年からは「ピンクリボンキャンペーン」など、普及啓発運動が全国的に展開され始めています。賢い日本人女性のことですから、恐らく近き将来に受診率も欧米に近づくと期待しています。
 ただ、このマンモグラフィも約5%は見落としがあるため、それを補うために当分の間は視触診を追加することになっています。しかし、この視触診の精度は大変低いため、現在、超音波検査を検討しています。超音波検査は診断機器としては大変実力がありますが、検査する医師や技師の技量に左右されるところが大きく、国際的には残念ながら検診検査としては認められていません。
ただ、このマンモグラフィも約5%は見落としがあるため、それを補うために当分の間は視触診を追加することになっています。しかし、この視触診の精度は大変低いため、現在、超音波検査を検討しています。超音波検査は診断機器としては大変実力がありますが、検査する医師や技師の技量に左右されるところが大きく、国際的には残念ながら検診検査としては認められていません。
新潟ブレストセンターは一次検診施設ではなく、良性か悪性かを診断する精密検診施設です。このため、これら種々の画像以外にも針生検などで確定診断をして最終結果を出すための施設となっています。
日本は欧米と比較して乳房が薄いため、視触診で良いだろうと考えたのが、そもそも国策の誤りでした。その結果、日本のマンモグラフィ受診率は約15%と低くとどまっています。
しかし、マンモグラフィ元年である2006年からは「ピンクリボンキャンペーン」など、普及啓発運動が全国的に展開され始めています。賢い日本人女性のことですから、恐らく近き将来に受診率も欧米に近づくと期待しています。
 ただ、このマンモグラフィも約5%は見落としがあるため、それを補うために当分の間は視触診を追加することになっています。しかし、この視触診の精度は大変低いため、現在、超音波検査を検討しています。超音波検査は診断機器としては大変実力がありますが、検査する医師や技師の技量に左右されるところが大きく、国際的には残念ながら検診検査としては認められていません。
ただ、このマンモグラフィも約5%は見落としがあるため、それを補うために当分の間は視触診を追加することになっています。しかし、この視触診の精度は大変低いため、現在、超音波検査を検討しています。超音波検査は診断機器としては大変実力がありますが、検査する医師や技師の技量に左右されるところが大きく、国際的には残念ながら検診検査としては認められていません。新潟ブレストセンターは一次検診施設ではなく、良性か悪性かを診断する精密検診施設です。このため、これら種々の画像以外にも針生検などで確定診断をして最終結果を出すための施設となっています。
 大きな胸の人が多い欧米人が考え出したマンモグラフィですから、当然大きい胸はきれいに写ります。でも、薄い胸の人でも技師や機器も認定資格を持っている施設で撮ればきれいに写るので心配はいりません。
大きな胸の人が多い欧米人が考え出したマンモグラフィですから、当然大きい胸はきれいに写ります。でも、薄い胸の人でも技師や機器も認定資格を持っている施設で撮ればきれいに写るので心配はいりません。男性である私も以前マンモグラフィを試しに撮ってみましたが、立派に写っていました。しかも少しも痛くなかったです。
ただ、未産婦で乳腺が堅く、胸が薄く、皮膚が伸びにくいタイプの人は確かに痛がります。もう、マンモグラフィはコリゴリだわ、といってその後検診しないのは感心しません。超音波検査で十分対応できるので、ご相談ください。
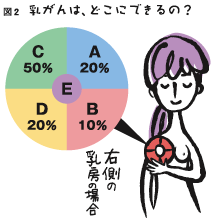 乳がんでは2.0cm以下のしこりを早期がんと定義しています。偶然に発見されたしこりの大きさは平均で2.0cmを超えています。しかし、意識して定期的に自己触診を行っていて発見されたしこりはほとんどが2.0cm未満です。
乳がんでは2.0cm以下のしこりを早期がんと定義しています。偶然に発見されたしこりの大きさは平均で2.0cmを超えています。しかし、意識して定期的に自己触診を行っていて発見されたしこりはほとんどが2.0cm未満です。乳がんの半数は乳頭の上で外側の4分の1(図2)にできます。実はそこが特にできやすい場所というのではなく、乳線の量が半分もある場所なのです。つまり乳がんは乳房のどの場所にもでできるので、チェックはまんべんなくする必要があります。
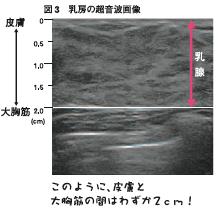 (図3)は、巨大な乳房の人の超音波像です。それでも底膚から大胸筋の間はわずか2cmです。この中に2cmの堅いものがあればわからないはずはないですよね。
(図3)は、巨大な乳房の人の超音波像です。それでも底膚から大胸筋の間はわずか2cmです。この中に2cmの堅いものがあればわからないはずはないですよね。
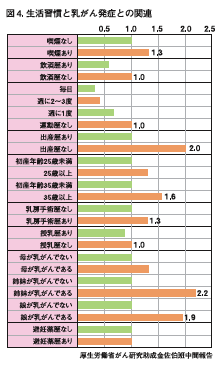 リスクファクターは、研究者によって少しずつ異なります。しかし、どの報告も「ライフスタイル」「遺伝因子」「肥満」の三つを大きなファクターとして挙げています。新潟県立がんセンターのデータも入っている研究結果を一例として挙げておきます。(図4)
リスクファクターは、研究者によって少しずつ異なります。しかし、どの報告も「ライフスタイル」「遺伝因子」「肥満」の三つを大きなファクターとして挙げています。新潟県立がんセンターのデータも入っている研究結果を一例として挙げておきます。(図4)乳がんになりにくい理想のライフスタイルといえぱ、20歳前半で出産し、母乳で育て、肥満にも注意を払っている女性といえます。これはひと昔前の日本のライフスタイルですね。つまり、今の世の中は乳がんになろう、なろうとする力が働いているのです。
もう一つの遺伝子ですが、乳がんの遺伝子を受けついで発症する乳がんは、全体のわずか4%程度で、残りは本人の突然変異によるものです。乳がんになった母親が娘に申し訳ないと思う必要はまったくなく、逆に娘も必要以上に過敏にならないことです。
 乳がんだけに限定してしまうと動物性脂肪、乳製品などが以前からリスクファクターに挙げられていますが、そのために日常の食品を偏って摂取すと別のがんを生む原因を作ることになります。
乳がんだけに限定してしまうと動物性脂肪、乳製品などが以前からリスクファクターに挙げられていますが、そのために日常の食品を偏って摂取すと別のがんを生む原因を作ることになります。習慣と健康は密接に関わっていることは事実ですが、今日食ぺたものが明日の健康をすぐに左右するわけではありません。ある食べ物が健康や病気に与える影響を過大に考えることを「フードファディズム」といいます。一日30品目とはいわなくても、まんべんなく多品目を摂取することが大切です。
 マンモグラフィで指摘される石灰化像というのは乳房のなかにたまった石灰が写っていることです。この石灰はいろいろな原因でたまってきますが、その原因の一つに乳がんによる場合があります。そのためか知識が先行して「石灰化像=乳がん」と決めつけてしまう人がいます。
マンモグラフィで指摘される石灰化像というのは乳房のなかにたまった石灰が写っていることです。この石灰はいろいろな原因でたまってきますが、その原因の一つに乳がんによる場合があります。そのためか知識が先行して「石灰化像=乳がん」と決めつけてしまう人がいます。しかし、実際に乳がんである場合はそんなに頻繁にあるわけではありません。おおよそですが、石灰化像の半分は明らかに良性と判断できる石灰化像で、残りのがんと識別しなけれぱならない石灰化像の中でもその半分は悪性ではありません。
次に人間ドツクなどにおける一次検診の判定には「異常なし」か「要精検」の2つの間に「B判定」があります。前述した明らかな石灰化像は良牲なので精検は必要なく、元来の検診区分では「異常なし」に入ります。
ところが良性でも所見としてあったのだから正確に知らせて欲しいという要望が受診者から多々あるため、B判定なるものを置いているのです。そのためアドバイス文章があいまいな文になり、受診者を心配させる原因になっています。
ちなみに自治体の住民検診は「異常なし」と「要精検」の2つだけの分類です。これらの事情を踏まえ、最近B判定のアドバイス文章を次のようこ改訂しました。「マンモグラフィで石灰化像が認められましたが、良性と判断されますので、心配はありません。来年もマンモグラフィを含む検診を受けてください。」
 確かに女性の乳房は性周期によって変化しますが、感覚的な要素の方が大きいと思います。おもに視触診検診や自己触診のような五感に頼る場合は、生理の前を避けた方がよいとされてきました。この時期は圧迫により、痛みを覚える人か多く、この時期を避けることが常識的になってしまいました。これら張る感じや痛みの原因は、生理の直前に現れる乳腺の浮腫、つまりムクミが原因です。
確かに女性の乳房は性周期によって変化しますが、感覚的な要素の方が大きいと思います。おもに視触診検診や自己触診のような五感に頼る場合は、生理の前を避けた方がよいとされてきました。この時期は圧迫により、痛みを覚える人か多く、この時期を避けることが常識的になってしまいました。これら張る感じや痛みの原因は、生理の直前に現れる乳腺の浮腫、つまりムクミが原因です。しかし、電子機器によるマンモグラフィや超音波などによる検査では、これらの変化が診断を誤らせることはないと思います。ただ、マンモグラフィでも圧迫をするため、痛みが増す可能性もあり、検査がいつでもできる人は、この時期を避けた方かよいと思います。
生理不順と乳がん発生の関係は直接関係がないと思いますが、生理不順の治療のために使用されるホルモン治療と乳がんとの関係については、主治医の先生によく相談して、納得してから使用してください。
 自己触診のことをいっているのだと思いますが、以前は自己検診といっていました。これは視触診をはじめ、現在の検査方法が完璧なものとはいえず、これらを補完する意味で検診という言葉を使っていました。
自己触診のことをいっているのだと思いますが、以前は自己検診といっていました。これは視触診をはじめ、現在の検査方法が完璧なものとはいえず、これらを補完する意味で検診という言葉を使っていました。ところが、検診というと何か悪い病気を探しだすという印象か強く、かえって発見すると怖いということから、自己触診と呼ぼうとするようにしました。これは海外での「touch yourself」を採用し「あなた自身を触りなさい」というメッセージです。
月に一度日を決めて…とか、生理が終わって1週間後…とか、いわれていますか、それにこだわらず、自宅で、いつでも下着を取った時に気軽に行ってください。
実際、触診する方法は、先生によって指導方法が異なります。これは、触覚という感覚を伝えることの難しさだと思います。
どういう方法でも結構です。毎日お風呂に入っている時に触ってください。しばらくすると自分の乳房の中身が見えてきます。くれぐれも反対の手で、しかも手の平を広く使うのかコツです。
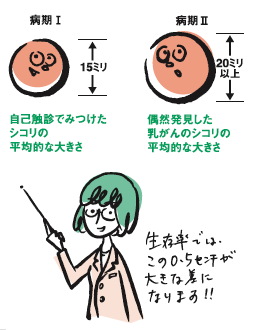 自分でしこりに気づくには二通りあります。一つは偶然に触れて気づく場合と、自己触診を励行していて発見する場合です。偶然発見乳がんの大きさは平均2.0cm以上です。2.0cm以下が病期1なので、病期2に入ります。
自分でしこりに気づくには二通りあります。一つは偶然に触れて気づく場合と、自己触診を励行していて発見する場合です。偶然発見乳がんの大きさは平均2.0cm以上です。2.0cm以下が病期1なので、病期2に入ります。病期2の10年生存率は約80%なので、この期の人は手術10年後には、約20%の人が命を落とす計算です。一方、自己触診発見乳がんは1.5cm大からのシコリも発見されています。
実は、この0.5cmが大きな差になります。0.5cmから2.0cmの10年生存率は約90%です。つまり、自己触診することにより10人に1人は助かる計算になります。
術後にリンパ節に転移があった数を主治医から報告を受けると思いますが、この転移の数は将来再発する確率を最も正直に反映します。これによって術後の治療を決めています。
もちろん、転移がないに越したことはないですが、たとえあっても、危険ということにはなりません。シッカリと治療を受けて、リンパ節転移がなかった人たちのレベルに追いつきましよう。
シコリには悪性もあれば、良性もあります。良性のシコリならば、いくらでも消える場合はあります。一方がんの場合、しばらくは大きさに変化がない場合でも、年単位で見れば必ず大きくなっていきます。この判断は主治医に任せてください。素人判断は怪我のもと、いや命取りにもなります。
 乳腺症ががんの一歩手前で、いずれはがんになる可能性が高いという知識はもう30年前のことで、20年以上前から乳腺症は「病気」ではなく、生理的な「変化」と解釈されています。つまり、乳腺症は乳房の老化現象、更年期ともいってよいと思います。乳房の痛みは、乳腺症の中で最も多い症状です。ただ、乳腺症と乳がんの発生する年齢が日本では似かよっているので、ややこしくなります。
乳腺症ががんの一歩手前で、いずれはがんになる可能性が高いという知識はもう30年前のことで、20年以上前から乳腺症は「病気」ではなく、生理的な「変化」と解釈されています。つまり、乳腺症は乳房の老化現象、更年期ともいってよいと思います。乳房の痛みは、乳腺症の中で最も多い症状です。ただ、乳腺症と乳がんの発生する年齢が日本では似かよっているので、ややこしくなります。私の乳がんは痛くて見つけた、という人もおられます。この人は乳がんができた乳腺に、乳腺症がたまたまあって、痛いために手がいって乳がんのシコリに気がついたと思います。
しかし、顕微鏡的検査では、乳腺症は複数の所見の組み合わせで診断されます。その中の一つに、将来、乳がんになるタイプがあります。しかし、このタイプとわかっても、年に1度程度の定期的な検診を続ければ、とくに心配はありません。
線維腺腫は原則乳がんに移行していきません。むしろ、がん年齢になるとその大きさは縮小していく傾向かあります。
 乳がんは、がんの中でもユックリ進むタイプのがんに入ります。もちろん、進行の早いタイプもありますが、それは特殊なもので一般的ではなく、参考にはなりません。強いていえば、高齢者と比較すれぱ、若い人の中に進行が早いタイプが多いといえます。
乳がんは、がんの中でもユックリ進むタイプのがんに入ります。もちろん、進行の早いタイプもありますが、それは特殊なもので一般的ではなく、参考にはなりません。強いていえば、高齢者と比較すれぱ、若い人の中に進行が早いタイプが多いといえます。乳がんの転移は、全身のどこにでもおきます。ただ、定期的にチェックする場合は、画像検査で捉えやすい臓器が標的となります。具体的には骨、肺、肝臓、脳などであり、その頻度もこの順序といえます。
このように、物理的な画像でチェックする以外に、血清腫瘍マーカーといって、血液によって化学的に再発をチェックする方法で、体の中に何か変化がおきていることを知らせてくれます。
マンモグラフィと超音波は、乳がんの検査には欠かせない大切な診断方法です。しかし、このどちらも検診と診断とで使い分けられています。
検診は、大勢の健康な人の中から異常な人を発見します。一方、異常といわれた人は、診療所で本当に悪性かどうかを診断してもらわなければなりません。それには大きな病院の乳腺外科ないしは、乳腺専門施設において保険診療で行われます。
前者を一次検診、後者を二次検診、または精密検診と呼びます。現在は一次検診の精度が学会や行政などの指導で、大変高くなりました。これに反して、二次検診の整備が遅れています。
このため、要精検といわれた人が一次検診より精度の低い二次検診施設を訪れ、せっかく早期に見つかったがんを大きくなるまで放置される現実が生じているのです。
精密検診施設では、悪性か良性かを決定しなくてはなりません。そのためには、細胞診検査や組織診検査が必須となります。その手段として細針生検や太針生検そしてマンモトームなどの、吸引式生検などがあります。
要精検といわれると皆さんはあわてて、これら特殊技能を必要とする施設以外を訪れてしまい、見えない悲劇が生まれるわけです。
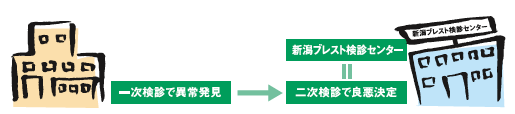
検診は、大勢の健康な人の中から異常な人を発見します。一方、異常といわれた人は、診療所で本当に悪性かどうかを診断してもらわなければなりません。それには大きな病院の乳腺外科ないしは、乳腺専門施設において保険診療で行われます。
前者を一次検診、後者を二次検診、または精密検診と呼びます。現在は一次検診の精度が学会や行政などの指導で、大変高くなりました。これに反して、二次検診の整備が遅れています。
このため、要精検といわれた人が一次検診より精度の低い二次検診施設を訪れ、せっかく早期に見つかったがんを大きくなるまで放置される現実が生じているのです。
精密検診施設では、悪性か良性かを決定しなくてはなりません。そのためには、細胞診検査や組織診検査が必須となります。その手段として細針生検や太針生検そしてマンモトームなどの、吸引式生検などがあります。
要精検といわれると皆さんはあわてて、これら特殊技能を必要とする施設以外を訪れてしまい、見えない悲劇が生まれるわけです。

治りやすい、治りにくいとは、再発しやすいタイプか、あるいは再発して治療をしていても治りにくい場合のことと思います。
乳がんに限らずそれぞれのがんには悪性度かあり、タチがよい、タチが悪いなどといわれています。がんそのものの悪性度をあらわす指標を「予後因子」といいます。一方、これから行おうとする治療にどのくらい反応するかを予測する指標を「治療効果予測因子」といいます。
乳がんはこのどちらの研究も盛んに行われており、治療前にある程度の予測がつく場合が多いです。予後因子の代表的なものには、術後の腋窩リンパ節転移の個数、そして、治療効果予測因子では、ホルモン受容体の2種類、HER2(ハーツー)発現などが代表的なものです。最近は遺伝子解析により、さらに詳しい分類がされるようになりました。
乳がんに限らずそれぞれのがんには悪性度かあり、タチがよい、タチが悪いなどといわれています。がんそのものの悪性度をあらわす指標を「予後因子」といいます。一方、これから行おうとする治療にどのくらい反応するかを予測する指標を「治療効果予測因子」といいます。
乳がんはこのどちらの研究も盛んに行われており、治療前にある程度の予測がつく場合が多いです。予後因子の代表的なものには、術後の腋窩リンパ節転移の個数、そして、治療効果予測因子では、ホルモン受容体の2種類、HER2(ハーツー)発現などが代表的なものです。最近は遺伝子解析により、さらに詳しい分類がされるようになりました。
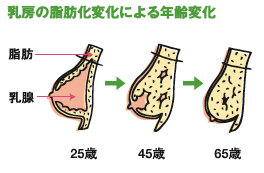 被曝が少ないマンモグラフィのことですから、毎年受けられれば、もちろん、受けた方が良いと思います。しかし、経費と効果のバランスつまり、費用対効果から国も研究の結果、住民検診は隔年で大丈夫ということにしています。外国でも2年に一回、3年に一回などのデータで成績を出しています。
被曝が少ないマンモグラフィのことですから、毎年受けられれば、もちろん、受けた方が良いと思います。しかし、経費と効果のバランスつまり、費用対効果から国も研究の結果、住民検診は隔年で大丈夫ということにしています。外国でも2年に一回、3年に一回などのデータで成績を出しています。このコーナーで、加齢による乳房の脂肪変化について述べましたが、問題は、シッカリと乳腺が残っている人の場合は、見落としの可能性があることです。マンモグラフィでは乳腺も乳がんも白くうつり、「雪中のウサギ」状態で隠れてしまいます。乳腺が残っているタイプは若い人か、50歳を過ぎても未出産の人に多く見られ、このような乳腺に対しては超音波検査か有効です。何時、何の検査をしたら良いか、一度専門の施設でマンモグラフィをうけ、それを参考に乳がん検診の個別生涯計画を立ててもらったらいかがですか。
 このような場合のほとんどは乳瘤といって、乳汁のたまりによるシコリです。授乳中は乳房全体に乳汁をふくむ小葉が、乳腺内に所狭しと詰まっているので、マンモグラフィでは細かな病変は描出することができません。
このような場合のほとんどは乳瘤といって、乳汁のたまりによるシコリです。授乳中は乳房全体に乳汁をふくむ小葉が、乳腺内に所狭しと詰まっているので、マンモグラフィでは細かな病変は描出することができません。これに対して、この乳瘤などの所見に関して、超音波検査は得意の分野にはいります。最近の画像検査の進歩は目覚しく、診断のために外科的試験切除は勿論のこと、太針生検などでの診断は必要ないと思います。
しかし、授乳期に乳がんはない、とはいえないので、シコリがあればやはり乳腺専門医を訪れることをお勧めします。
 ともにホルモンに関係が深い疾患なので、このような質問が出るのだと思います。ホルモンに関しては、甲状腺が成長ホルモンなのに対して、性ホルモンに依存する乳がんには、直接は関係かないのです。
ともにホルモンに関係が深い疾患なので、このような質問が出るのだと思います。ホルモンに関しては、甲状腺が成長ホルモンなのに対して、性ホルモンに依存する乳がんには、直接は関係かないのです。共通な点は、ただともに女性に多い疾患だと言うことだけです
 以前は女性の乳がん100人に男性の乳がんは1人の割合でした。ところが最近は女性の発生率が急激に伸びたため、日本乳癌学会の登録では男性対女性の比は1対200と報告されています。つまり、男性の発生率は変わらないのに、女性の発生率が倍になったとも言えます。
以前は女性の乳がん100人に男性の乳がんは1人の割合でした。ところが最近は女性の発生率が急激に伸びたため、日本乳癌学会の登録では男性対女性の比は1対200と報告されています。つまり、男性の発生率は変わらないのに、女性の発生率が倍になったとも言えます。一般に男性乳がんは65歳以上が多く、「まさか、男性が乳がん?」との考えがあるため、受診が遅れがちになり、進行してしまう場合か多かったのです。しかし、最近は知識が広まり、チヨツと恥ずかしがりながらも、シコリを見つけたらすぐに受診されて来られます。
もう一つ、男性には女性化乳房という、病気とはいえない病気があり、乳首周辺が腫れて多少の圧迫痛をともないます。これは幼年期と老年期にみられ、壮年期にはあまり発症しません。男性ホルモンの相対的低下で女性ホルモンが一時期に優位になるために起こる現象です。乳がんとの区別が難しいので、やはり専門医を訪れてください。
 がんの治療には、手術のほかに放射線治療や薬物治療などがありますが、残念ながら、現在の医学では手術が最もきれいに取り除ける可能性がある治療法です。
がんの治療には、手術のほかに放射線治療や薬物治療などがありますが、残念ながら、現在の医学では手術が最もきれいに取り除ける可能性がある治療法です。手術は皮膚を切って入るため、傷はどうしても残ります。そして、乳房のある程度の量を切除するわけですから、どんなに小範囲であっても、まったく変形しないことはありません。そこは経験的に可能な限り変形を少なくするように工夫しています。
質問の主旨は、たとえ早期がんで見つかっても変形するような手術があるのか、とのことと思います。これは大切な質問です。
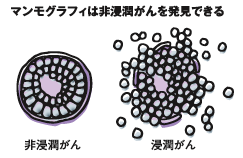
つまり、早期がんの中には「非常に小さな浸潤がん」と「非浸潤がん」があります。ともに小さければ、部分切除の乳房温存が可能ですが、ある程度以上の大きさの「非浸潤がん」は生命的な心配はないのに反して、触れなく、見えないため乳房切除が安全な場合があります。
新潟県は、何においても全国的に見ると中ごろにおり、乳がん検診の成績も、その傾向にあります。つまり、新潟県での問題点は日本の問題点でもあり、それを大きく分けると3つあります。
まず第1には、職域検診の精度が住民検診のレベルまで届いていません。消化器がんや肺がんの大半は、退職してからかピークを迎えるため、職域検診か、これまでがん検診には力を入れなくてもそれほど問題にならなかったわけです。
ところか、乳がんが女性がんのトップになり、その死亡率も働いている時期にピークを示しています。それなのに、働いているがゆえに、精度の高い住民検診を受けることができないのです。
つぎに第2として、検診で要精検といわれた人が、どこで精密検査を受けたら良いかがはっきりしていないことです。具体的に指定している県もあり、新潟県も早急に対策を講じなければならないと思います。
せっかく、精度の高い一次検診で超早期のがんを見つけても、それをがんと診断できない施設で、異常なしと言われてしまいます。「このような精度の逆転」が問題にあがっています。
第3番目に大事なことは、受診率です。全体が把握できる住民検診でいうと15%前後であり、新潟県は全国的には低い方に入るかもしれません。
職域検診も、それなりには乳がん検診はされていますが、超音波検診がマンモグラフィ検診より多いこと、あるいは、乳がんになる確率が極めて低い20歳代の人が含まれているなど、効果のある検診とは言えません。職域検診の法整備もふくめて、企業ももう少し真面目にがん検診に取り組む姿勢が欲しいと思います。
まず第1には、職域検診の精度が住民検診のレベルまで届いていません。消化器がんや肺がんの大半は、退職してからかピークを迎えるため、職域検診か、これまでがん検診には力を入れなくてもそれほど問題にならなかったわけです。
ところか、乳がんが女性がんのトップになり、その死亡率も働いている時期にピークを示しています。それなのに、働いているがゆえに、精度の高い住民検診を受けることができないのです。
つぎに第2として、検診で要精検といわれた人が、どこで精密検査を受けたら良いかがはっきりしていないことです。具体的に指定している県もあり、新潟県も早急に対策を講じなければならないと思います。
せっかく、精度の高い一次検診で超早期のがんを見つけても、それをがんと診断できない施設で、異常なしと言われてしまいます。「このような精度の逆転」が問題にあがっています。
第3番目に大事なことは、受診率です。全体が把握できる住民検診でいうと15%前後であり、新潟県は全国的には低い方に入るかもしれません。
職域検診も、それなりには乳がん検診はされていますが、超音波検診がマンモグラフィ検診より多いこと、あるいは、乳がんになる確率が極めて低い20歳代の人が含まれているなど、効果のある検診とは言えません。職域検診の法整備もふくめて、企業ももう少し真面目にがん検診に取り組む姿勢が欲しいと思います。
 マスコミなどで、乳がんの若年傾向が報道されていますが、発生数は35歳から50歳未満の若年者層は若干の増加にとどまるのに対して、51歳以上の年齢層の増加が顕著になり、欧米型になっていくと思います。
マスコミなどで、乳がんの若年傾向が報道されていますが、発生数は35歳から50歳未満の若年者層は若干の増加にとどまるのに対して、51歳以上の年齢層の増加が顕著になり、欧米型になっていくと思います。その欧米先進国のほとんどか、乳がん検診の受診率が70%以上であることから、真面目な日本人のことですから、わが国でも特殊な人を除いては、乳がん検診を受けるのが当たり前な時代が来ると思います。
この乳がん検診とは、マンモグラフィ検診のことです。将来的には触診はなくなるでしょう。それに代わり、超音波検診がマンモグラフィの「補助」として参入してくると思います。
さあ、勇気を持ってあなたもマンモグラフィ検診を受けてみましょう。
※他の医療機関からの紹介状をお持ちの方や、乳腺に気になる症状をお持ちの方が、
保険適用にてご受診いただく診療です。
保険適用にてご受診いただく診療です。
※健康診断やがん検診など、疾病を発見するための検査です。


